病例简介
患者女性,46岁。因“腹痛、腹胀3个月,加重1个月”于2012年7月21日就诊。查体示:腹软,脐周压痛,无反跳痛,肠鸣音减弱,其余未见明显异常。
辅助检查示:癌胚抗原5.46ng/ml,铁蛋白370.62ng/ml,糖类抗原CA125 212.5U/ml,鳞状细胞癌抗原9.9ng/ml。既往史:患者于2010年3月确诊为宫颈鳞状细胞癌(IIB期),并行同步放化疗治疗,一直随访无异常。
门诊腹部平片示:腹部多个液气平面,考虑小肠梗阻(图1)。诊断为:(1)低位肠梗阻;(2)宫颈癌放化疗后。
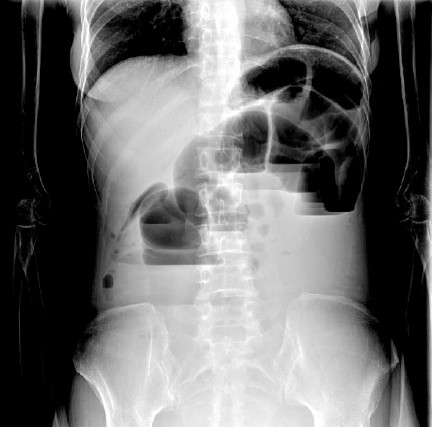
图1 2012年7月23日腹部平片
入院后予禁食、胃肠减压、抑酸、补液及营养支持治疗,同时行结肠镜检查示(图2):结直肠黏膜光滑,未见溃疡和肿物。
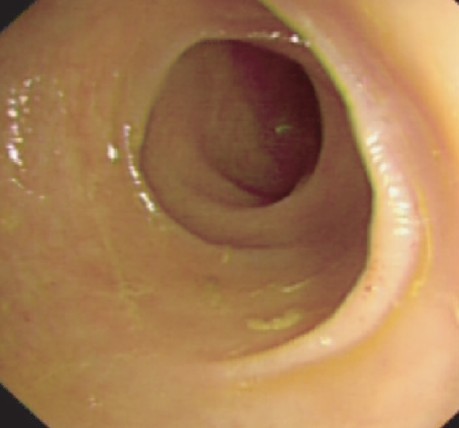
图2 结肠镜检查
盆腔MRI检查示:宫颈癌放化疗后改变,盆腔积液,低位肠梗阻(图3A)。全腹部CT 检查示:宫颈癌放化疗后,低位肠梗阻(图3B)。
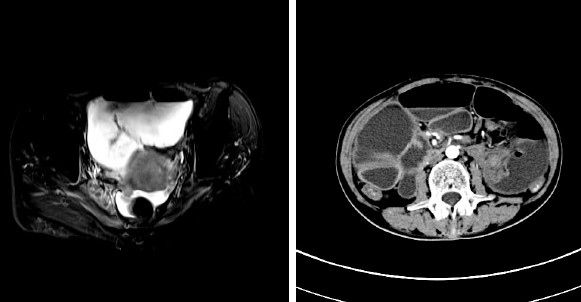
图3 盆腔及腹部影像学检查
根据以上信息请大家讨论:该患者最可能的诊断什么?(诊断正确或分析思路清晰、有理有据者将酌情给予积分奖励)
因患者保守治疗(补液,胃肠减压等处理)效果不佳,腹痛症状加重,转入普外科继续治疗。患者于2012年8月1日全麻下行剖腹探查,术中见“小肠扩张明显,少许腹水,盆腔多处结节,小肠系膜广泛淋巴结肿大,末端回肠距回盲部30 cm处小肠肿块,致肠腔完全闭塞”, 遂行“小肠肿瘤切除+小肠造口术”。术后病理检查示:肠组织其外肌层及浆膜可见癌转移(鳞癌),结合病史考虑为宫颈癌小肠转移(图4)。术后患者肠梗阻症状改善,一般情况恢复可。2012 年9月至2012年11月给予多西他赛(75mg/m2 d1)联合顺铂(75mg/m2 d1)化疗,每21天为1周期,共化疗4周期。定期复查至今。

图4 宫颈癌小肠转移组织常规病理染色
讨论
宫颈癌的转移方式主要是局部浸润扩散与淋巴途径转移,血道转移是典型的晚期症状,几乎播散到所有的组织器官,其中以肺、骨、主动脉旁和锁骨上淋巴结转移较多见。而小肠转移罕见,且患者多以急腹症就诊,极易引起误诊和漏诊。目前,转移性小肠肿瘤的主要诊断标准 :(1)原发灶明确;(2)临床表现提示为小肠病变的症状及体征, 如梗阻、穿孔、出血等;(3)有病理组织学证实;(4)非原发灶直接侵犯或腹腔广泛转移所致。结合本例患者的病理组织学特征及宫颈鳞状细胞癌的病史,确诊为“宫颈癌小肠转移”。
一般认为,小肠肠壁上密集的淋巴组织能产生较多的免疫球蛋白,免疫力相对其他部位较高,不易发生肿瘤转移灶。有报道分析,小肠转移性肿瘤占4.0%-10.6%,且原发部位以肺、胃、结肠、乳腺、肾、皮肤较常见,患者多以急腹症就诊,常常出现肠套叠或肠梗阻,伴随肠管狭窄或扩张, 手术过程中需仔细探查病变临近的肠管,以防遗漏肿瘤病变。目前,腹部对比增强CT扫描和内镜是检查消化道转移的有效方法,而PET-CT检查价格昂贵,有条件者可考虑选用。
肿瘤一旦发生小肠转移,预后较差,对于局部复发压迫和阻塞肠管,局部肿块切除和肠管造瘘是有效的姑息治疗手段。文献报道术后平均生存时间为7.7个月。
本病例提示宫颈癌患者如果出现小肠梗阻,在给予胃肠减压、补液等肠梗阻保守治疗的同时,若保守治疗效果欠佳,应积极详细了解病史且行全面检查,尤其需要行腹部CT检查了解是否存在肠道转移和梗阻部位,判断能否行手术治疗。另外,小肠转移瘤应作为对宫颈癌患者合并急腹症的鉴别诊断之一。
(作者:武汉大学中南医院放化疗科 邱惠,袁利梅,赵德英。来源:临床肿瘤学杂志.2014,19(5): 479-480)
病例来源:临床肿瘤学杂志
注:本网所有转载内容系出于传递信息之目的,且明确注明来源和/或作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理,所有内容及观点仅供参考,不构成任何诊疗建议,对所引用信息的准确性和完整性不作任何保证。
扫描二维码,关注微信公众号

扫描二维码,下载APP到手机
